CPAP-therapie wordt beschouwd als dé standaard behandeling voor obstructief slaapapneu – maar wat is het precies? In dit artikel leggen we uit hoe CPAP werkt, uit welke onderdelen een CPAP-systeem bestaat, waar u in het dagelijks leven op moet letten en welke alternatieven er zijn.
Hoe werkt CPAP-therapie?
Bij obstructief slaapapneu ontspannen de keelspieren zich tijdens de slaap. De tong kan naar achteren zakken of het zachte weefsel in de keel kan inzakken, waardoor de luchtwegen geblokkeerd raken. Dit leidt tot gevaarlijke ademhalingsstops.
De CPAP-therapie (Continuous Positive Airway Pressure) werkt dit tegen: het CPAP-apparaat creëert een constante luchtstroom met positieve druk, die via een masker in de luchtwegen wordt geleid. Deze druk houdt de luchtwegen open – vergelijkbaar met een opgeblazen ballon. Hierdoor worden adempauzes zo sterk verminderd dat u ze in het beste geval helemaal niet meer ervaart. CPAP-therapie wordt al jaren beschouwd als de standaardbehandeling voor obstructief slaapapneu vanwege de uiterst effectieve werking.
Een typisch CPAP-systeem bestaat uit drie hoofdonderdelen:
- CPAP-apparaat – de pomp die de luchtstroom met positieve druk creëert
- Slang – verbindt apparaat en masker
- Masker – heeft direct contact met het gezicht en leidt de overtollige druk naar de luchtwegen
Belangrijk: CPAP-therapie geneest slaapapneu niet, maar behandelt de symptomen. Zolang de slaapapneu aanhoudt, moet de therapie elke nacht worden gebruikt.
CPAP, APAP of BPAP? – Een overzicht van de drie technologieën
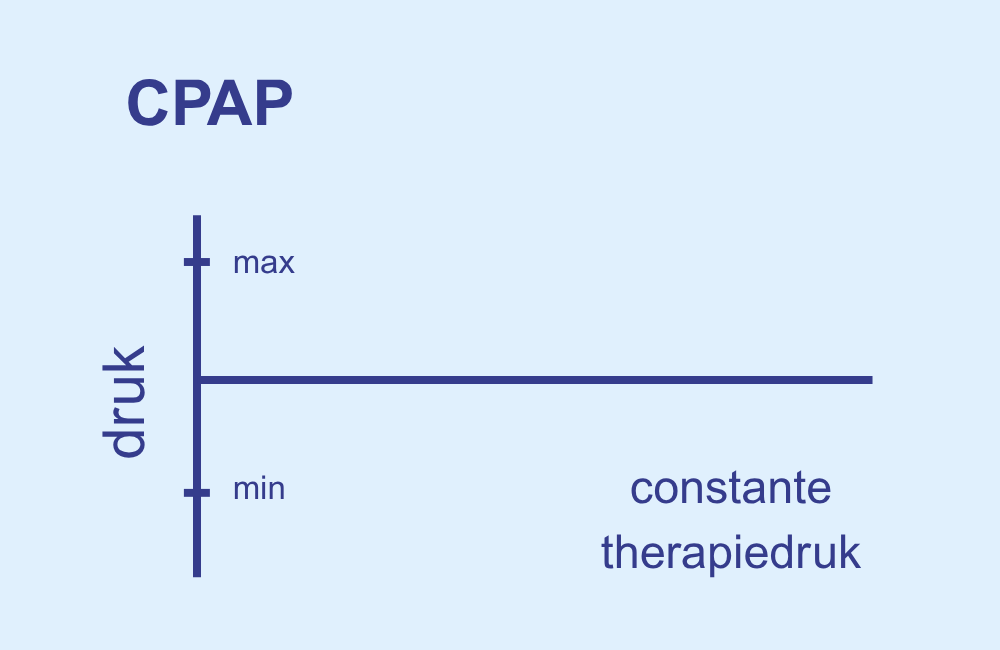
1. CPAP (Continuous Positive Airway Pressure):
De druk is constant en vooraf ingesteld. Dit is eenvoudig, maar inflexibel – omdat apneus niet gelijkmatig optreden. Hierbij wordt geen rekening gehouden met hoe vaak de apneus daadwerkelijk voorkomen. Dit heeft een groot nadeel: apneus treden niet gelijkmatig over het uur op; soms zijn er meer, soms minder. Het apparaat levert vaak te weinig of te veel positieve druk, wat de effectiviteit en het comfort van de therapie aanzienlijk kan beïnvloeden.
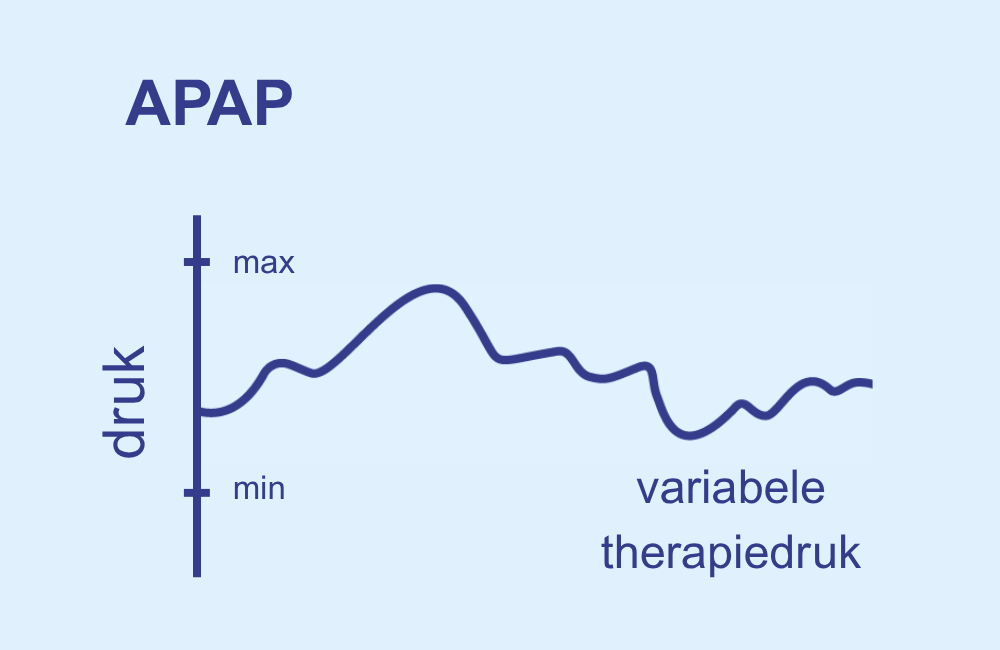
2. APAP (Automatic Positive Airway Pressure):
Deze apparaten passen de druk dynamisch aan de huidige slaapsituatie aan – afhankelijk van ademhalingspatronen, weerstand en eventuele ademhalingsstoornissen. Veel mensen vinden APAP daarom comfortabeler, omdat de druk niet constant hoog is, maar fluctueert binnen een vooraf ingesteld minimum- en maximum drukbereik en zich automatisch aanpast aan de individuele behoeften van de patiënt.
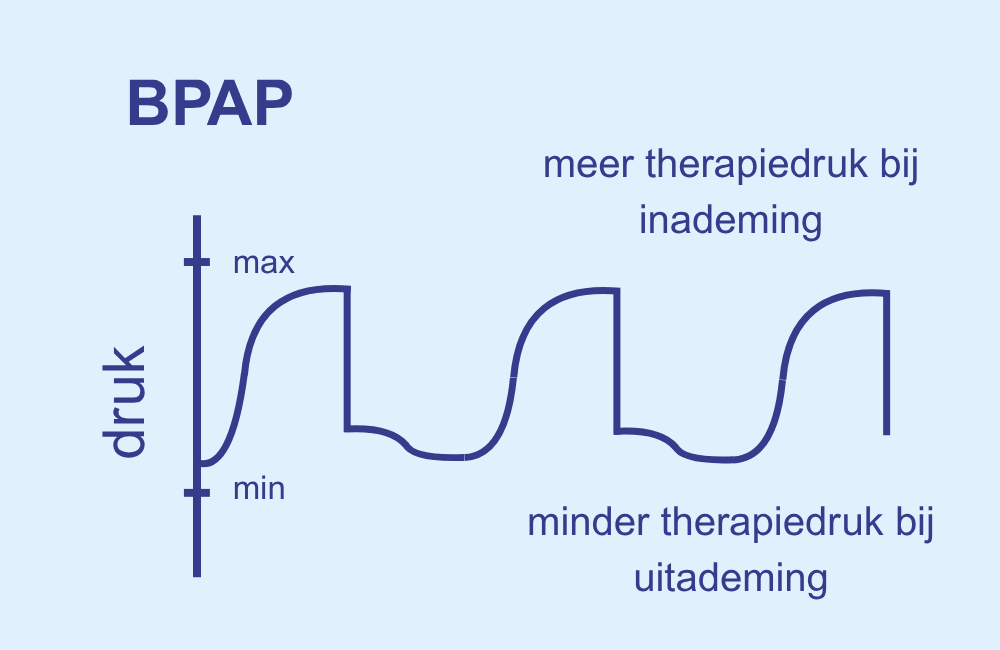
3. BPAP (Bilevel Positive Airway Pressure):
Er zijn twee verschillende drukniveaus: meer druk bij het inademen en minder druk bij het uitademen. Dit maakt ademhalen aanzienlijk comfortabeler – vooral bij hoge drukvereisten, COPD of centraal slaapapneu. BPAP-apparaten zijn echter meestal aanzienlijk duurder dan APAP- of CPAP-apparaten.
Het is belangrijk om te weten dat de term CPAP in de dagelijkse omgangstaal vaak wordt gebruikt als overkoepelende term voor de drie fundamenteel verschillende positieve-druktechnologieën. Bij moderne APAP-apparaten kan de arts ook het klinische menu gebruiken om te bepalen of het apparaat in de CPAP- of APAP-modus moet werken. Zo heeft u twee technologieën in één apparaat.
De belangrijkste functies van moderne CPAP-apparaten
Fabrikanten zoals ResMed, Philips en Löwenstein bieden compacte, lichte en stille APAP- en CPAP-apparaten aan. Het geluidsniveau van de apparaten ligt gemiddeld tussen de 33 en maximaal 37 decibel. Ter vergelijking: een moderne computerventilator met een lage snelheid heeft een geluidsniveau van 25 tot 40 decibel en een moderne koelkast tussen de 30 en 45 decibel.
Vrijwel alle CPAP-apparaten hebben vijf praktische kernfuncties die van groot belang zijn voor de effectiviteit en het comfort en waartoe de patiënt zelf toegang heeft:
- Maskertest: Controleert de pasvorm en dichtheid van het masker. Het apparaat bouwt kortstondig de volledige therapiedruk op en test op lekkages.
- Rampfunctie: Terwijl u in slaap valt, neemt de druk geleidelijk toe tot de gewenste waarde binnen een vooraf ingestelde tijdsperiode, meestal 30-45 minuten, om de overgang comfortabeler te maken. De ramptijd en de initiële therapiedruk kunnen meestal individueel worden aangepast.
- Luchtbevochtiger: Bevochtigt de lucht om uitdroging in neus en keel te voorkomen (ingebouwd in apparaten zoals de Philips Dreamstation 2; moet achteraf worden geïnstalleerd op andere apparaten). De luchtbevochtiger is gevuld met water, dat wordt verwarmd door een verwarmingsplaat, waardoor er vochtigheid ontstaat. De luchtstroom van het apparaat wordt vervolgens over deze waterkamer geleid, waardoor de lucht die we inademen wordt bevochtigd.
- Drukverlichting: Vergemakkelijkt de uitademing door de druk tijdens het uitademen licht te verlagen. Deze drukverlagingen zijn echter niet zo uitgesproken als bij een volwaardig BPAP-apparaat, dat met twee zeer verschillende drukniveaus werkt. Deze uitademingsondersteuningsfunctie heeft een andere naam, afhankelijk van de fabrikant, bijvoorbeeld EPR voor ResMed of FLEX voor Philips.
- Rapportagefuncties en apps: Toon therapiesucces en geef tips voor therapieverbetering. Naast de eenvoudige rapportagefuncties van de apparaten zelf, bieden sommige fabrikanten apps aan met uitgebreide tips en coaching. Dit moet bijdragen aan de effectiviteit van de therapie en de therapietrouw verbeteren.
De CPAP-slang – verwarmd of onverwarmd?
CPAP-slangen zijn doorgaans 1,80 m lang en bestaan uit een gestandaardiseerde rubberen huls (met een buitendiameter van 22 mm en een binnendiameter van 19 mm) en een middenstuk. Het middenstuk is verkrijgbaar in twee standaardmaten: 15 mm en 19 mm binnendiameter.
Let op: Slangen met een binnendiameter van 15 mm zijn flexibeler en worden steeds gangbaarder.
Er zijn twee soorten slangen:
- Onverwarmd: standaarduitvoering
- Verwarmd: geïntegreerde verwarmingsdraad (25–30 °C) die condensatie (zogenaamde rainout) voorkomt en de lucht op een comfortabele temperatuur houdt
Het CPAP-masker – cruciaal voor comfort en therapiesucces
Het masker is de interface met het lichaam – en vaak de grootste uitdaging, omdat het goed moet aansluiten en tegelijkertijd comfortabel moet zijn. Er wordt onderscheid gemaakt tussen neusmaskers en neus-mondmaskers (ook wel full-face of volgelaatsmaskers genoemd).
1. Neusmaskers
Een neusmasker wordt standaard aanbevolen bij de start van de therapie. Het wordt door de meeste CPAP-gebruikers gebruikt en biedt drie belangrijke voordelen ten opzichte van een volgelaatsmasker: minder huidcontact en daardoor een lager risico op huidirritatie, geen knellend gevoel omdat de mond vrij blijft, en minder lekkage.
Neusmaskers kunnen worden onderverdeeld in drie subcategorieën:
- Klassieke neusmaskers worden gekenmerkt door een driehoekig kussentje dat de neus van de punt tot de bovenlip omsluit. Oudere modellen hebben ook een voorhoofdsteun (bijv. de ResMed Mirage FX), terwijl nieuwere modellen deze niet hebben (bijv. de ResMed AirFit N20).
- Neuskussenmaskers zijn kleine, zachte kussentjes die lijken op neuspluggen. Ze worden direct in de neusgaten geplaatst en sluiten de neus van binnenuit af via de neusolijf (bijv. AirFit P10).
- Minimaalcontact maskers hebben een plat kussen onder de neus. Het sluit de neusgaten van onderaf af, maar heeft geen neuspluggen. De luchtstroom wordt traditioneel van onderaf geleid (bijv. AirFit N30) of van bovenaf via de zijframes (bijv. DreamWear Nasal).
2. Full-Face-maskers
Dit type masker wordt gebruikt bij het slapen met open mond. Omdat het ook de mond bedekt, kan het – in tegenstelling tot een neusmasker – ervoor zorgen dat de benodigde positieve druk wordt opgebouwd en de luchtwegen daadwerkelijk bereikt. Het wordt ook vaak gebruikt bij patiënten met een verstopte neus of bij een zeer hoge behandeldruk.
Volgelaatsmaskers kunnen worden onderverdeeld in twee subcategorieën:
- Klassieke volgelaatsmaskers hebben een driehoekige vorm die de neusbrug bedekt (bijv. AirFit F20). Ze hebben vaak een voorhoofdsteun (bijv. F&P Simplus) en zijn bijzonder geschikt voor zeer onrustige slapers die een stabiel masker nodig hebben.
- Moderne, smallere full-face maskers laten de neusbrug onbedekt en hebben een kleiner contactoppervlak (bijvoorbeeld de AirFit F40). Ze zijn beter geschikt voor een gevoelige huid, zijslapers, mensen met benauwdheid of claustrofobie.
Welke alternatieven zijn er voor CPAP-therapie?
Hoewel CPAP-therapie zeer effectief is, hebben veel patiënten moeite met de verdraagbaarheid. Een veelvoorkomende reden hiervoor is dat de patiënt het masker niet verdragen kan. Een recente studie uit Griekenland (2024) toonde aan dat ongeveer 40% van de patiënten na 12 maanden stopt met de behandeling.
De afgelopen jaren zijn er alternatieven voor CPAP-therapie ontwikkeld. Deze omvatten:
1. Mandibulair repositieapparaat (MRA)
Het mandibulaire repositieapparaat (MRA), ook wel snurkbeugel genoemd, duwt de onderkaak en de tongbasis naar voren. Hierdoor blijven de luchtwegen open. In Nederland is deze therapievorm inmiddels erkend als alternatief voor CPAP. Onder bepaalde voorwaarden kunnen zorgverzekeraars ook de kosten van snurkbeugels voor lichte tot matige obstructieve slaapapneu vergoeden.
2. Positioneringstherapie
Positietherapie is geschikt voor positieafhankelijke obstructieve slaapapneu, d.w.z. wanneer de ademhalingspauzes voornamelijk optreden in rugligging. Positietherapie houdt in dat het lichaam in een zijligging wordt gebracht met behulp van fysieke hulpmiddelen (bijv. het somnipax shirt) of actieve trainingssystemen (bijv. de somnipax belt), omdat dit voorkomt dat de tongbasis in de keel zakt. Deze aanpak is wetenschappelijk erkend en ondersteund door studies.
3. Tongpacemaker (HGNS)
Een tongpacemaker is een klein geïmplanteerd systeem dat specifiek de hypoglossuszenuw (de linguale zenuw) stimuleert om te voorkomen dat de tong tijdens de slaap in de keel zakt. Een sensor registreert het ademhalingsritme; wanneer u inademt, stuurt het apparaat via een elektrode lichte impulsen naar de zenuw. De effectiviteit ervan is goed gedocumenteerd, vooral bij patiënten met matige tot ernstige slaapapneu die geen CPAP verdragen. In tegenstelling tot andere behandelingsopties behandelt dit apparaat de oorzaak van de slaapapneu.
Conclusie
CPAP-therapie is de standaardbehandeling voor obstructief slaapapneu. Het is uiterst effectief – mits het masker goed past, het apparaat correct is afgesteld en de therapie comfortabel is. Moderne apparaten, innovatieve maskermodellen en comfortproducten zoals verwarmde slangen maken de behandeling tegenwoordig aanzienlijk comfortabeler dan een paar jaar geleden.
Als u CPAP niet kunt verdragen, zijn er andere alternatieve therapieën beschikbaar, waaronder een mandibulair repositie-apparaat, positioneringstherapie of een tongpacemaker – afhankelijk van de oorzaak en de ernst.
Voordat u van behandelmethode verandert, dient u altijd uw arts te raadplegen om te bepalen of de gewenste alternatieve behandeling geschikt is voor uw specifieke aandoening.
Moderne CPAP-volgelaatsmaskers in de ultieme test
Als het om CPAP-therapie gaat, is de keuze van het juiste masker cruciaal voor een goede nachtrust. We hebben de populairste afgeprijsde full-face maskers getest die de mond en neus bedekken.
Er zijn drie soorten CPAP-neusmaskers
U kunt kiezen uit drie verschillende soorten neusmaskers: klassieke neusmaskers, neuskussenmaskers en maskers met minimaal contact.
Praktische gids “Het juiste CPAP-masker”: Klassieke vs. moderne CPAP-volgelaatsmaskers
Weet u dat u een volgelaatsmasker nodig hebt, maar weet u niet zeker welk model u moet kiezen? Onze praktische gids ‘Het juiste CPAP-masker kiezen’ behandelt de keuze tussen twee verschillende soorten volgelaatsmaskers: het klassieke volgelaatsmasker en het moderne, gestroomlijnde volgelaatsmasker.
Dr. Daniel Grätz is zaakvoerder van health.On Ventures GmbH, een van de toonaangevende Duitse online-aanbieders van snurkbeugels. Al vele jaren adviseert hij de klanten hierover.